本文是对Guidelines for the Primary and Gender-Affirming Care of Transgender and Gender Nonbinary People部分MtF健康相关重要内容的节译,版权由原作者所有。如翻译有误,请联系译者。
原始页码标注在条目后的方括号内。译者额外补充的信息用斜体标注。
本文内容仅代表原书作者观点,可能不尽完备。本文目的在于增进已开始HRT的MtF对有关知识的了解,不作为任何医疗指导。文中涉及的医疗信息和数据等仅供参考,可能不适用于中国跨性别人群的生理状况和社会条件。请有需要的读者务必联系相关医生,并在必要时接受专业的精神科医师诊断,强烈不建议读者根据本文自行开展任何相关医疗活动。
欢迎加入UCSF Guidelines翻译计划!有兴趣的朋友请私信译者。
- 性别确认治疗(Gender Affirming Treatments)对跨性别者是必要的吗?[P23]
根据世界跨性别健康专业协会的看法,包括激素治疗、手术、毛发移除、嗓音干预训练在内的各类性别确认治疗对跨性别者必要的。一些研究表明,在经过HRT或手术等性别确认治疗后一系列社会心理状况会得到改善,而无法获取性别确认治疗与高危行为和HIV感染相关。然而并非所有的跨性别者都会寻求所有的干预措施,而有的甚至不寻求这样的干预。与过去的实践,即设立一条精神评估→激素→手术的路径不同,当前的照护标准是允许每位跨性别个体只寻求其所渴望的确认其性别认同的干预措施。
- 在MtF的HRT中使用雌激素有哪些注意事项?[P26]
结合雌激素(倍美力™)如今不被建议使用,原因包括无法精确测量其血液水平和可能的促凝性与心血管风险,同时没有证据证明其效果比常用的人类雌激素效果更优。
炔雌醇会增加血栓形成的风险,因此MtF不应使用。常见的包含炔雌醇的药物包括达英-35™、妈富隆™、优思明™、特居乐™等。
- 在MtF的HRT中使用抗雄激素有哪些注意事项?[P27]
在美国,螺内酯是受到推荐的抗雄激素。根据在非跨性别者中的数据,每日200mg的药量是安全的,而高达每日400mg的剂量也没有造成负面效应。高钾血症是最严重的风险,但其发生十分罕见,除非使用者肾功能不全,或在没有密切监测的情况下用于正在使用ACE或ARB类降压药者。由于其利尿效应,使用者可能有自限性的多尿、多饮和体位性晕厥。
5-α还原酶抑制剂(包括非那雄胺和度他雄胺)的效果较弱,但对于因禁忌症等原因无法使用标准的抗雄激素的人群而言仍然是一个选择。
抗雄激素可以被单独使用,但在没有雌激素的替代的情况下会有潮热、情绪与动力低落和骨质疏松的副作用。对于此类人群,在调整用药剂量以达到期望的临床效果和目标睾酮水平之外,同时需要监测促性腺激素(卵泡生成素LH和黄体生成素FSH)水平。足够低的监测结果能说明当前激素水平足以维持骨密度。
在一些国家(包括加拿大和欧洲国家),醋酸环丙孕酮(色普龙™),一种有强烈抗雄活性的合成孕激素被广泛使用,但其与罕见的急性肝炎有联系。比卡鲁胺也存在类似的情况。目前没有证据足以证明HRT时使用上述药物的风险是适当的。
- 在MtF的HRT中使用孕激素有哪些注意事项?[P28]
目前没有明确的研究证明孕激素在HRT中起到的作用,但是许多药物使用者和药物提供商报告了其促进乳房及乳晕发育、情绪改善和性欲增长。没有证据表明在跨性别照护中使用孕激素是有害的。实践中有的使用者对孕激素的使用反映良好而有的使用者可能发现其对情绪的负面影响。尽管通过对促性腺激素的拮抗,孕激素存在抗雄激素的作用,孕激素同样在理论上有直接促进雄化的风险。此类药物包括黄体酮(琪宁™)和醋酸甲羟基孕酮(安宫黄体酮)。
尽管安宫黄体酮有造成心血管疾病和乳腺癌的风险,其风险很可能不适用于跨性别女性。总的来说,考虑统计上和治疗目标的差别,增加极小的总体风险,没有差别的死亡率,以及更新的同时使用其他形式雌激素的数据得到确认,在跨性别女性中使用孕激素的风险可能极小甚至不存在。
- 在MtF中HRT的推荐剂量是怎样的?[P29]
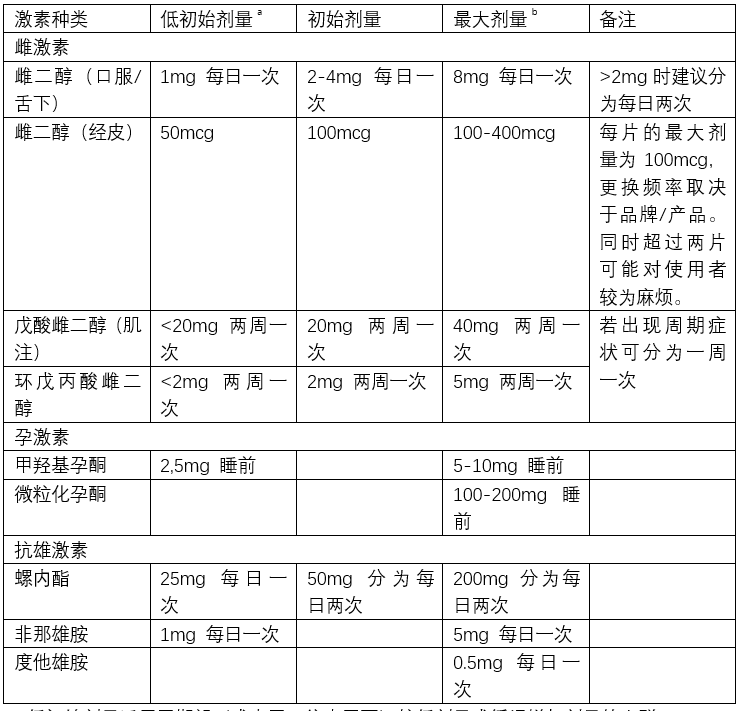
a. 低初始剂量适用于期望(或由于既往史需要)较低剂量或缓慢增加剂量的人群。
b. 达到最大的效果并不一定需要最大剂量,同时最大剂量并不代表目标的或理想的剂量。剂量的增加需要根据使用者反馈和激素水平监测进行。
许多使用者渴望开始最大剂量的HRT,而不愿将剂量缓慢增加。一定证据显示从较低剂量雌激素开始治疗并随时间增加剂量能增进跨性别女性的乳房发育。螺内酯的雌激素受体激动剂作用可能会限制乳房发育。正因如此早期仅使用缓慢增加的雌二醇而随后增加螺内酯可能是一种替代性的方法,这也与青春期延迟儿童中的实践相一致。随时间增加的螺内酯剂量同时也可以减少体位性晕厥或多尿等副作用。建议药物提供者在开始提供激素前与使用者讨论这些考虑因素从而确保使用者在得到足够信息的情况下做出决策。
- MtF的HRT过程中应如何监测生理指标和调整药量?[P30]
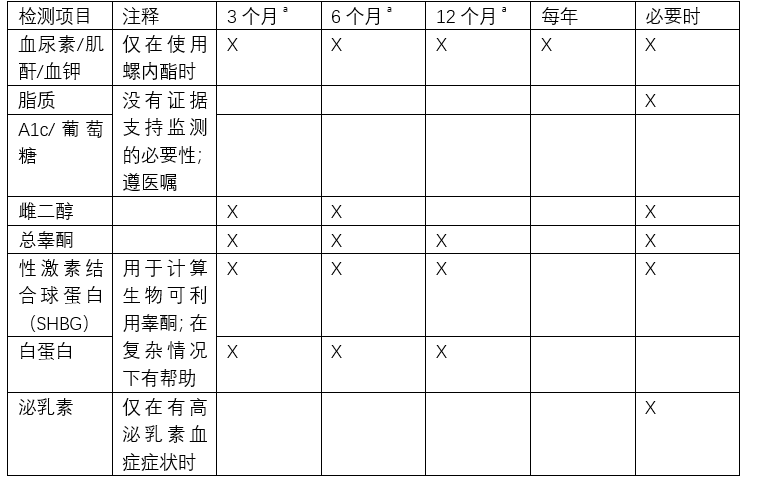
a. 仅在第一年
对于醋酸环丙孕酮使用者而言,建议同时密切监测肝功能水平。
对跨性别者激素水平的诠释尚不是循证的,非跨性别人群中的生理激素水平可被用作参考区间。然而,顺性别女性中的雌激素水平未必与特定的第二性征有相关性(即,顺性别女性中较高的雌激素水平未必带来更大的乳房),而且特定的生理表现可能有复杂的原因,尤其是依赖于遗传和HRT开始的年龄。
剂量的增加应当在医疗反馈、激素水平监测和安全性监测(在有风险因子的情况下,如螺内酯使用者的吸烟、肾功能和血钾)。一般的剂量调整方法,是同时增加雌激素和抗雄激素剂量直至雌激素水平落入生理女性范围;在这一目标达成时,剂量调整可以专注于增加雄激素拮抗。
一旦激素水平达到了目标范围,只需要每年监测激素水平即可。其它在维持阶段需要测量激素水平的原因包括显著的代谢改变(如发生糖尿病或甲状腺异常)、显著体重改变、主观或客观的雄化证据,或新的可能由激素不平衡造成或加强的症状(如潮热或偏头痛)。此类情况下激素使用者可能需要更频繁地就医以处理并发状况。
雌二醇水平
2009年内分泌学会指南建议监测血清雌二醇水平并维持在顺性别女性的周期中点(排卵期)水平。这一建议仅基于专家意见且可能过分保守,同时激素水平常常难以准确控制。没有证据表明在充分的抗雄效果下较高的雌二醇水平能带来更多的女性化或乳房发育。
雌激素注射剂的药代动力学研究十分有限。研究表明在前文推荐的剂量下能达到生理雌二醇水平,而更频繁的注射能减少激素波动。对注射剂使用者而言,一般只需要在周期中点测量雌二醇水平。然而如果使用者有周期症状(如偏头痛和情绪波动),在波峰(注射后1-2天)和波谷时测量雌二醇和睾酮水平可能揭示给药周期中激素的剧烈波动。在这种情况下,建议改用口服或经皮药物,或减少给药周期(注意同时减少每次的药量,从而维持相同时间里总剂量不变)。
睾酮水平
对于跨性别者而言,内分泌学会建议监测总睾酮水平,并以55ng/dl(1.9nmol/L)以下为目标。
解释性别相关的其它检查结果
碱性磷酸酶(ALP)、血红蛋白(HGB)与红细胞压积(HCT)和肌酐(Cr)水平会随检查者的当前激素状况而变化。一系列因素对这些变化有影响:骨量、肌肉量、肌细胞数量、是否有月经,以及睾酮的红细胞生成效应。尽管跨性别女性没有月经,激素水平在女性范围内者将失去男性睾酮的红细胞生成效应,因此使用女性的参考值下限来解释血红蛋白和红细胞压积水平是合理的。同时,由于不存在月经和在尚保留性腺者中可能的未被检测到的脉冲式雄激素和活动,使用男性的参考值上限同样是合理的。对跨性别女性而言,考虑到原本的骨骼和肌肉量/肌细胞数,肌酐和碱性磷酸酶使用男性的参考值上限也是合适的。

(应人要求也在{{原跑路站}}发一下微小的工作)